發表文章
理想的植體位置對於植體的長期成功,有絕對性的影響。
一般而言在後牙區域,以近遠心的距離而言,植體中心點與鄰牙的間距為5-5.5mm, 而兩顆植體的中心點間距為7-9mm。當植體間距太小時,除了患者實際上清潔照顧無法達成;也因植體間必需要有合理的間距 (biological distance ),所以當兩顆植體間距太近時,會產生骨吸收相互重疊的情形,造成植體間水平骨高度往下吸收的不利結果;而當骨破壞往下時,植體的粗糙表面可能會因此曝露出來,造成原本是生物機械 (biomechanical)性間距的問題,進一步惡化成清潔不易,合併細菌感染的植體周圍炎。
除了近遠心間距位置的考量外,相鄰植體放置時的垂直高度(apico-coronal position )是否在水平一致的位子,也會影響植體是否能長期維持健康。當兩顆植體的高低不同,但上面的假牙結構卻連結一起時,最終骨高度會因為biomechanical的因素,掉落至相對最低的植體位置處;而擺得較高位的植體因為骨下降造成粗糙面曝露,將可能惡化成合併細菌感染的植體周圍炎。
這也是近來最風行的演講話題中,造成”植體周圍炎”的首要原因為 "植體位置不佳"的其中一個輔證 。以下將提出一個追蹤10年的病例報告,因為在第7年時多放了一顆鄰近的植體,但由於位置不理想,連帶拖垮原本沒有問題的區域,使得處理變得複雜化。
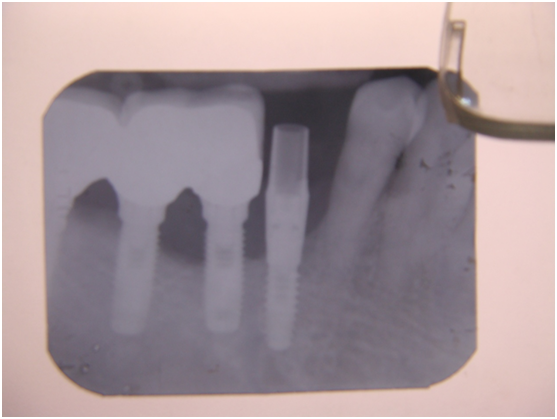
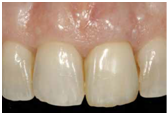
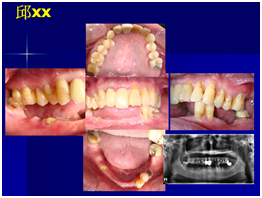
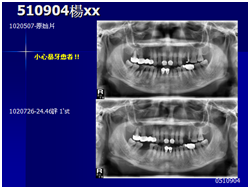
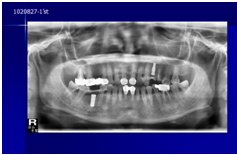
患者的原始片 91/06/13
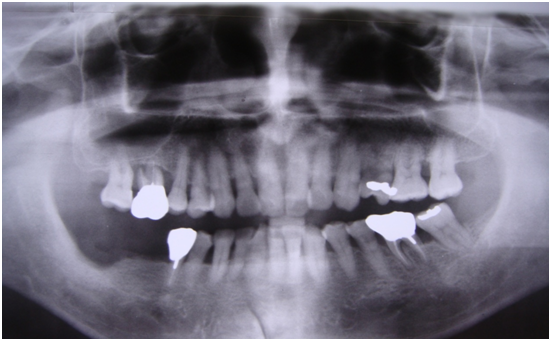
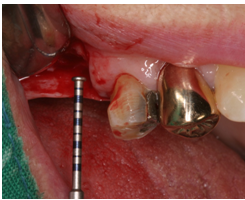
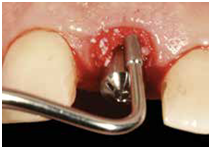
患者陳先生於91/06/03初診,為一個牙周病患者,合併有右下缺牙。經過保守性牙周處理後,於91/08/14放置右下三顆植體。
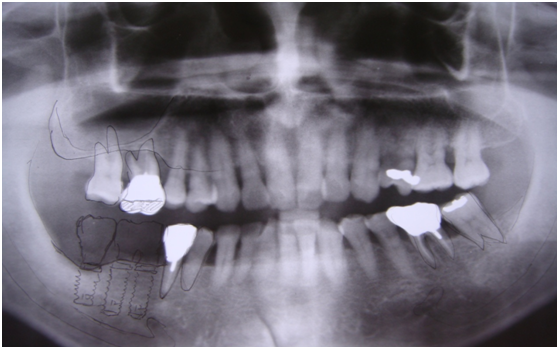
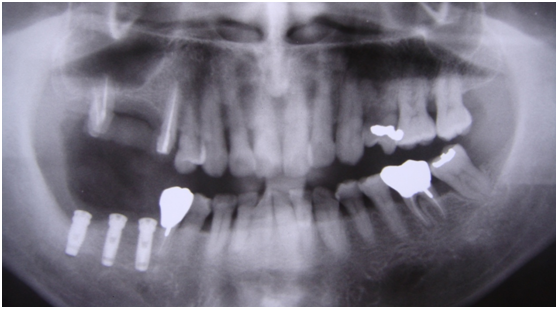
完成後大約半年至一年進行一次例行性追蹤檢查,並無特別問題。以下為96/08/13時的追蹤小片,可以見到當時三顆植體的骨高度並無顯著變化。但右下第一小臼齒此時發現有搖動度增加的情形,當時對該顆牙做了咬合調整,降低咬合功能負荷,希望能有所改善。
96/08/13
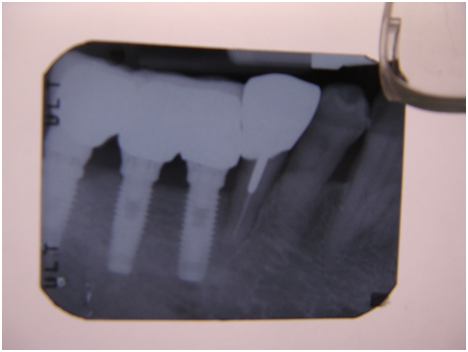
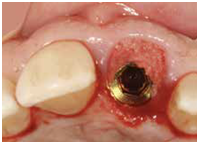
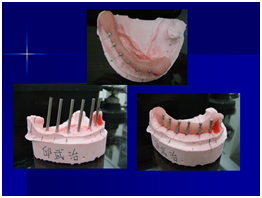
患者之後於96/11/08在右下第一小臼齒與植體間有膿胞產生,並於97/02/21確認右下第一小臼齒有根裂的情形,因此在97/02/29拔除此牙;經過將近半年後,於97/09/23放置一顆植體於此位置
97/02/21 確定根裂時拍的片子
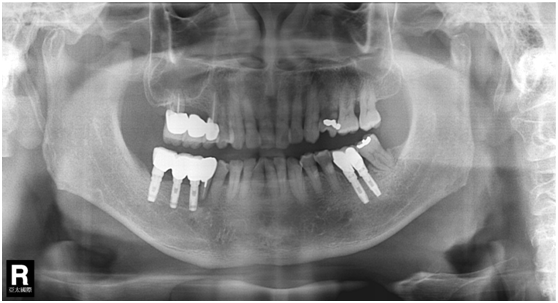
97/02/21

97/09/18 拔牙半年後安排右下第一小臼齒植牙前
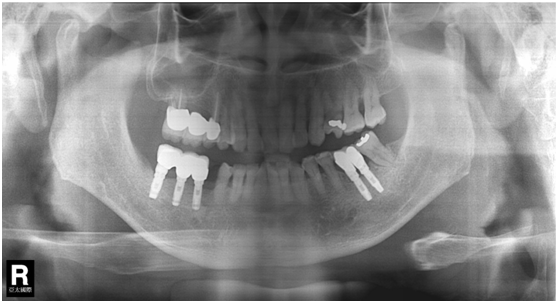
97/09/23 右下第一小臼齒植牙完成時
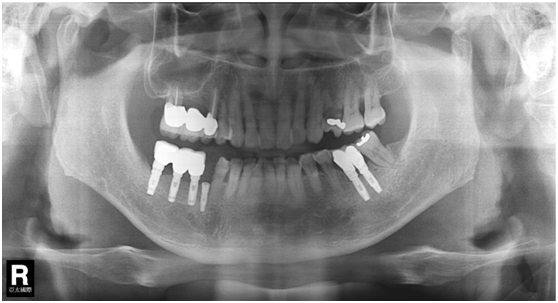
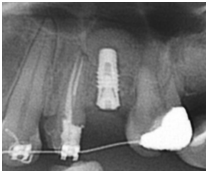
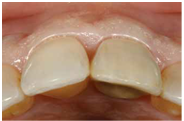
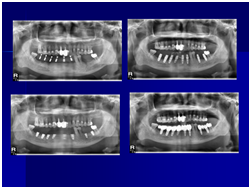
98/01/08經過三個半月做右下第一小臼齒的二階暴露,發覺鄰牙的植體高度竟已掉下來
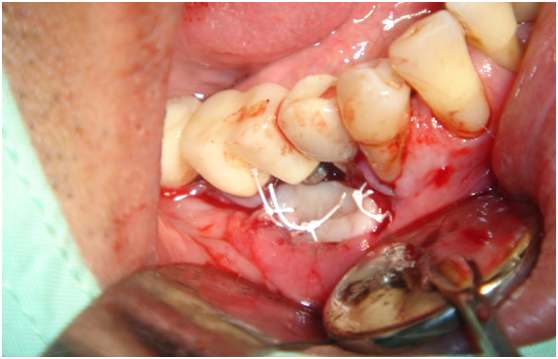
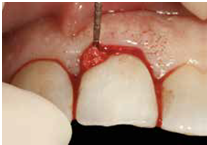
980305幫患者補角化牙齦並翻開清除發炎組織,期待能阻止繼續骨破壞
期間患者偶爾出血但並無明顯不適
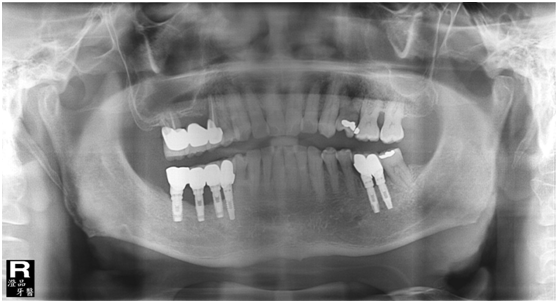
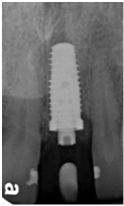
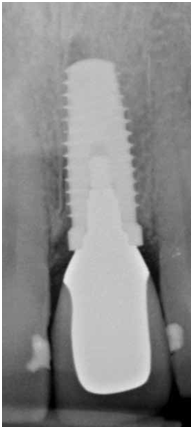
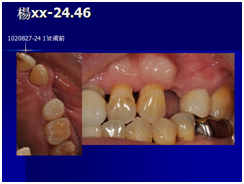
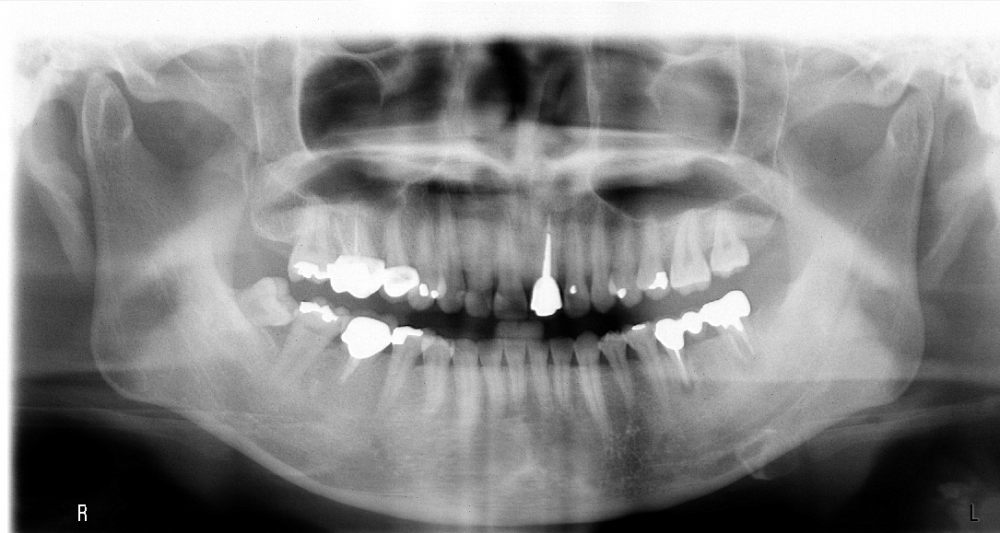
直到經過一年半後,於99/07/19又有明顯發炎,拍攝追蹤片,發覺連同更遠心的那顆植體的骨頭也破壞下降了
99/07/19
和患者積極溝通,由於患者神經管上的骨高度並不理想,建議積極移除中間兩顆有問題的植體重放,阻止發炎與骨破壞繼續下降;但患者想再追蹤。
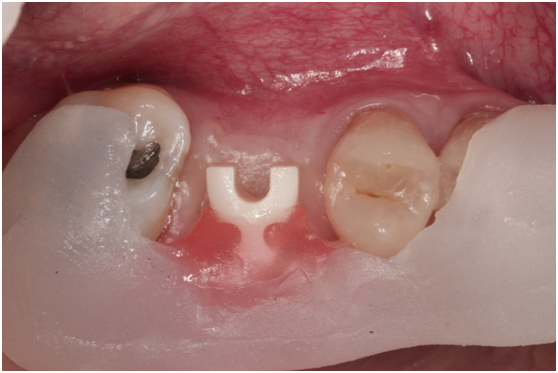
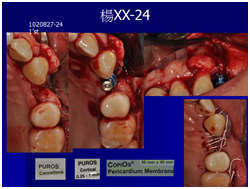
患者於99/10期間因起床後有暈倒現象,住院後持續吃抗凝血劑,雖有發炎但不致於不舒服,因此一直不願積極處理;終於在100/03/1將兩顆植體移除,並於100/05/23回診評估再次植牙的條件。
100/05/23
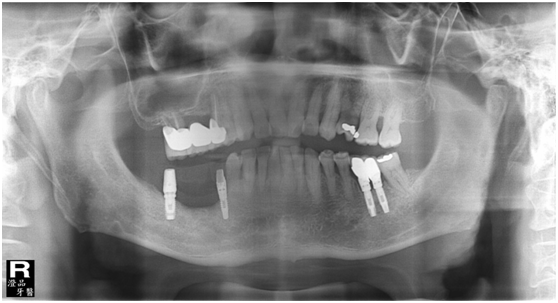
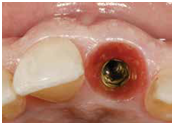
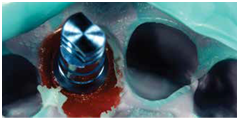
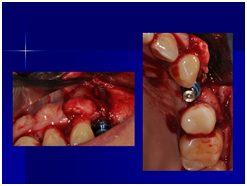
於100/06/07重新放置兩顆植體
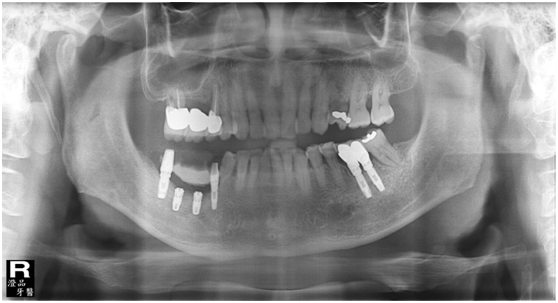
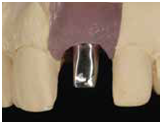
並於100/10/25將中間兩顆植體做二階接出
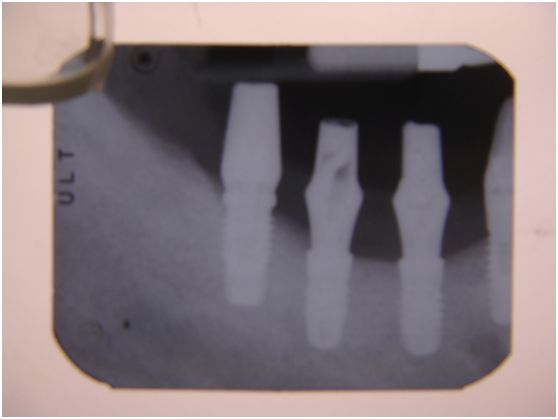
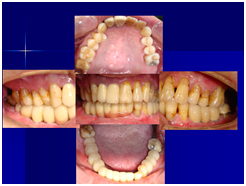
由於前後植體的高低差距太大,決定將中間兩顆高度較為一致的植體假牙做連結,但前後兩顆做單顆假牙的設計。
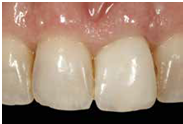
100/11/21 補綴完成
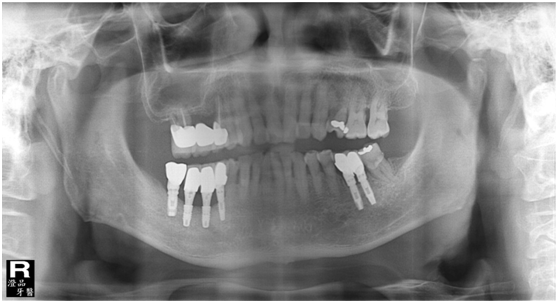
目前植體周圍的組織都很理想健康並追蹤中。
討論
植體的理想位置 Ideal Implant 3-D Position (permission by Dr. Wang)
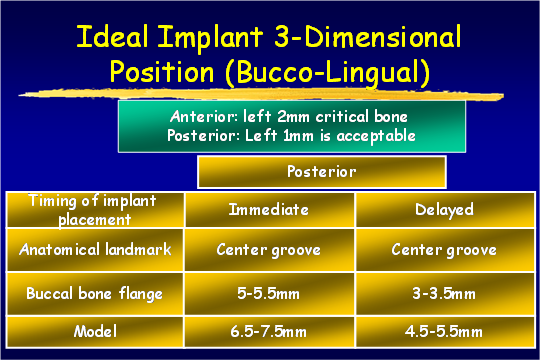
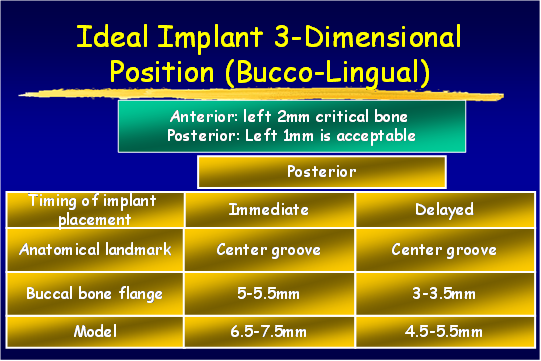
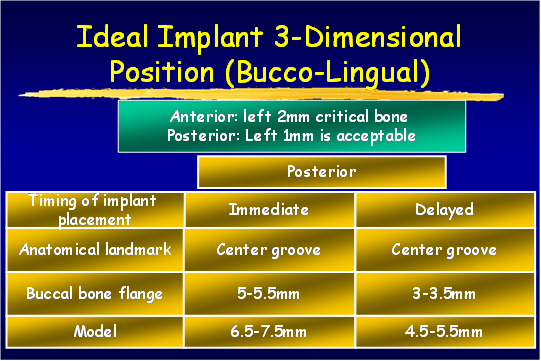
回顧這個案子的經過,應考量的部分如下
a. 右下第一小臼齒的植體位置,放置得太低;若能將此顆植體上的polished surface放在骨平面上,應可減少之後將鄰近植體骨高度往下帶的情形。
b. 近遠心間距在植體間的間距需求為2-3 mm(指最終第一小臼齒植體與鄰近植體間距),比當初第一小臼齒尚未拔除時,是自然牙與植體的間距需求更大(最少為1.5mm);因此造成骨破壞的因素之一,也可能和鄰近植體的間距不足有關。
c. 由98/3補皮的臨床照片,推敲最初原本後面的三顆植體有可能放置在較頰側,但由於鄰接面有足夠的骨頭高度,所以牙齦仍被支撐在恰當位置,因此臨床上無特別發現;但當根裂拔牙後,鄰接面的高度一掉,很快地原本頰側骨頭不足的問題,便很快的浮現出來;接著螺紋跑出,而患者又是牙周病的高風險群,當時身體狀況不佳,口腔衛生照顧不足,都加乘造成骨破壞進一步進行。
由以上案例可以了解,當一個植體的位置不佳時,影響到的將不只是這顆牙將來的問題;原本7年沒有臨床症狀的鄰近植體,也被牽連並重新治療。
可見,對於每一個治療的全面性考量,不可不慎!
參考文獻
Critical bone thickness: Spray, J.R., Black, C.G., Morris, H.F. and Ochi,
S. The influence of bone thickness on facial marginal bone response: stage 1
placement through stage 2 uncovering. Ann Periodontol 2000; 5: 119-128.
Bashutski J, Wang H-L. Common implant esthetic complications. Implant
Dentistry, 2007; 16(4):340-348.
上顎後牙區因為患者較不好清潔,大臼齒本身又有三個牙根分叉或是凹陷等解剖構造的限制因素,所以常有缺牙的問題發生;隨著牙齒的缺失,骨頭伴隨發生的水平與垂直骨萎縮可能高達50%與20%之多!這些不利情形,都會造成後續想要以植牙重建的困難(註1);幸好,藉由鼻竇增高術可以有效達成骨嵴增加的需求。
如同我們所了解到的,上顎後牙以植牙重建的兩大挑戰為高度不足與骨質密度不佳;若不進行鼻竇增高術,往往無法放置到標準長度的植體;而這些妥協性的治療選擇,相對而言長期成功率都較不理想;因此,鼻竇增高術在上顎後牙的植牙重建是經常需要的。
兩種最常使用的鼻竇增高術為lateral window augmentation與 transcrestal sinus augmentation,本篇文章將著眼於transcretal sinus augmentation;transcrestal approach的做法中,鼻竇是由骨嵴的crest,經由osteotomy處去做往上補骨的動作,一般認為,這樣做的術式比較保守:經由transcrestal approach的鼻竇增高量,平均大約2-4mm,因此它的適應症為少量的鼻竇增高,單顆植體的案例(多顆若一顆一顆做比較費時);另外,相對較平的鼻竇底部會較為適合。
最常見且行之久遠的transcrestal approach是1994年Summer提出的osteotome technique(註2);但這個做法若遇到鼻竇底部不平,或是鼻竇底部的cortical bone很硬時,不僅患者會因為強烈的震動與敲擊聲感覺很不舒服(註4),醫師在時間掌控與手術的壓力也會比較大;以下將介紹目前正熱門的SCA kit (sinus crestal approach kit)

SCA kit主要針對在鼻竇下方的inferior cortical bone需要鑽破的難點,有獨特的做法。因為設計上有不同長度的stopper,所以能夠控制成reamer每次只增加1mm的深度,免除掉mallet去敲cortical bone的不適感;另外,因為鑽針底端是reamer 而非drill的這個特色,因此較不會傷到Schneiderin memb.,造成黏膜破掉的困擾。
以下簡述原廠的操作建議與個人使用的心得
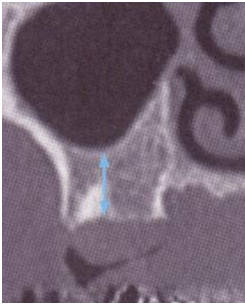
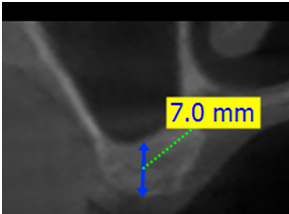
1. 首先由X光片先確認鼻竇下的骨頭高度,照一般的drill程序先將鼻竇以上的骨修形做好(當然也要考量骨質密度決定要擴大到何種程度)。
2. 由於即使是斷層,一樣會有10%的變形率,而且由於鼻竇底部可能是斜面,所以難以掌控何時鼻竇底部破掉的正確位置。假設案例為鼻竇下有7mm骨高度,我們先完成6mm深度的骨修型,接者就可以拿出廠商所附的reamer (800-1200 rpm)與stopper ; 這個stopper 和手術盒內的組件都可以接在一起,藉由6mm的stopper我們能夠往下鑽的reamer的深度就不可能超過6mm,測試看看鼻竇底部有沒有破掉?破掉時會感覺阻力突然變小,因為被stopper限制住能進入的深度,所以並不會因為阻力突然變小,reamer就突然下鑽過深,造成鼻竇黏膜破掉; 假若沒有破掉, 接著可以更換成7mm, 8mm ...的stopper,直到感覺鼻竇底部已穿破; 由於一次只加1mm,且reamer的底部較圓鈍, 骨碎屑會卡在reamer間隙內, 所以不易造成深度突然過深而造成鼻竇黏膜破掉的問題。



3.reamer
當感覺到鼻竇底部已破裂時,可以用kit內附的depth gauge確認正確鼻竇下的骨高度。
4. 接著可以使用kit 內類似amalgam carrier的器械(bone carrier),將骨粉帶入修形好的骨窩洞內,每次帶入的量約0.05cc;若想提高1mm的高度,大約需要0.1cc的骨量。接著再使用bone condensor輕輕擠壓, 這個condensor也都可以和相對應的stopper相接著,來防止擠壓過深。
5. 然後換上儀器盒內的bone inserter, 轉速改成80rpm ;此時會形成往上慢慢擠壓的力量,所以骨粉與鼻竇黏膜,可被緩和均勻的力量往上帶上去。
6. 接著換上bone spreader, 這個器械可以產生側方的力量將骨粉慢慢往側邊帶。
7. 最後放上植體。
在鼻竇增高術中最常見到的併發症就是鼻竇黏膜破掉, 一旦鼻竇黏膜破掉,即使不一定影響植體的成功率, 也勢必會增加手術難度與增加手術時間(註3)。
以下提出關於鼻竇黏膜的幾篇有趣的相關資料:
鼻竇黏膜本身本來就容易破,越薄越容易破。 我們有沒有可能在手術前就預估手術患者的黏膜,究竟是厚還是薄嗎?
Almetti設計了一個study去研究,是否gingival thickness和鼻竇黏膜的厚度有相關? 結果發現:鼻竇黏膜的一般厚度為0.97mm, 當遇到較厚的牙齦組織時,鼻竇黏膜增加到1.26mm;較薄的竇黏膜則只有0.61mm 。 所以這篇研究的結論認為牙齦厚度和鼻黏膜厚度是有關的(註5); 所以當我們遇到thin gingival biotype時, 就要假定鼻竇黏膜可能比較薄,而更加小心。
另外,2009年In vitro的study中指出,黏膜若受到超過7.3 N/mm2的張力就可能破掉; 而黏膜可以被拉張到one-dimension原尺寸的132.6%, two-dimention的124.7%; 越厚的黏膜當然可以承受比較大的力量; 而介於鼻黏膜與骨壁間平均的沾黏力約為0.05 N/mm (註6); SCA kit 因為可以有比較均勻的力量,將骨粉帶往上方與側方, 所以可以較安全地將鼻竇底部升高。
在做osteotome的案例時,最怕的就是破掉與費時了。因為怕破,怕患者不舒服,不敢大力敲, 都使得手術時間難以掌控; 遇到底部斜或是鼻竇底部皮質骨較硬的案子更是困擾! 有了SCA kit的輔助, 確實大大減少手術時各方面的壓力,可算是患者與醫師的福音。
茲附上王鴻烈教授的案例,供讀者參考。(特別感謝王老師不吝提供 !)
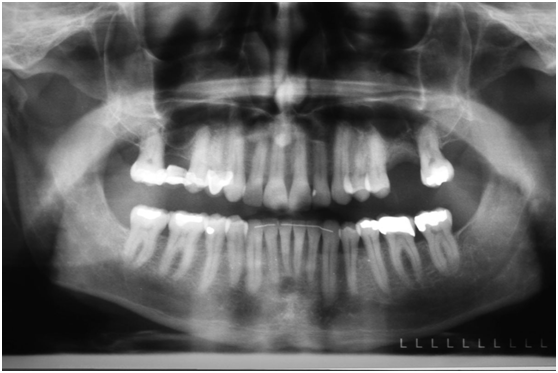
Figure 2a. Initial panorex
ure 2b. Initial Photo with surgical guideFig
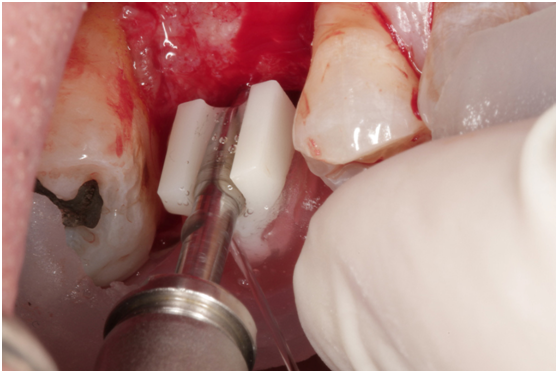
Figure 2c. Initial drill following the surgical guide
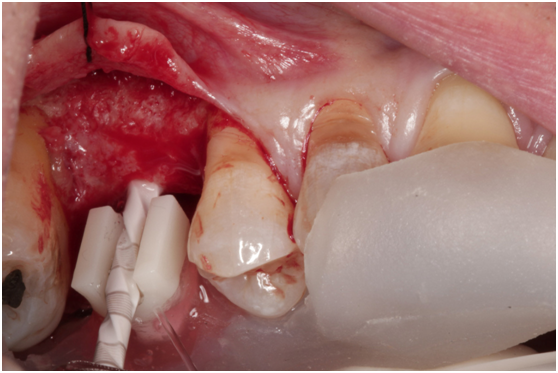
Figure 2d. Twist drill following surgical guide
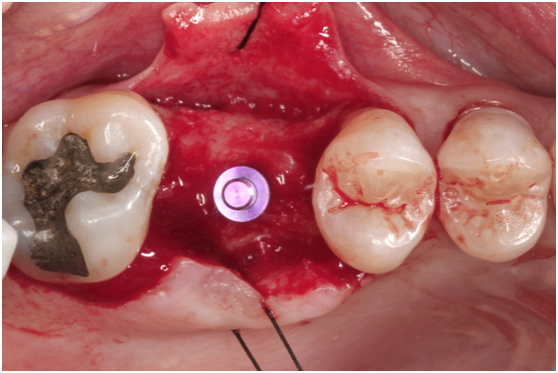
Figure 2e. Guide pin placement for x-ray checking
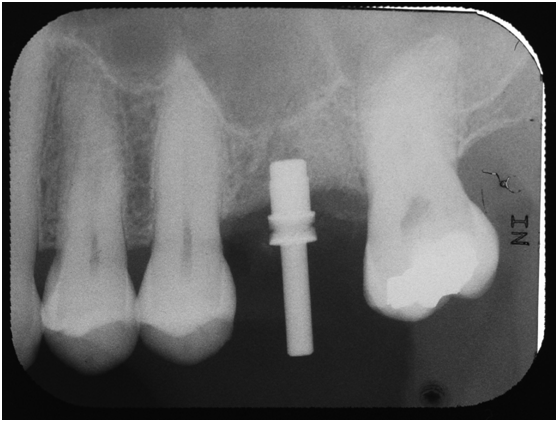
Figure 2f. X-ray showed guide pin placement for checking length
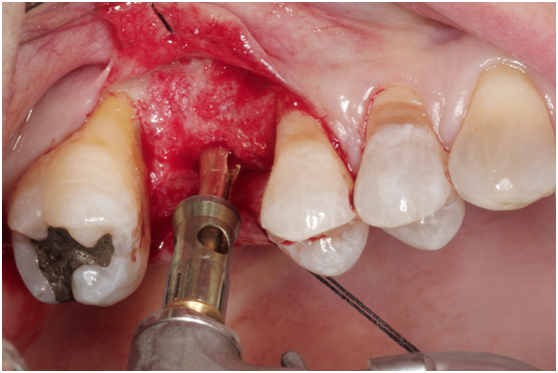
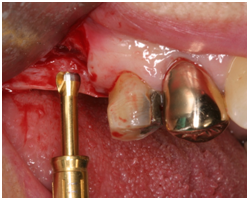
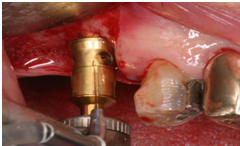
Figure 2g. Reamer insertion with stopper
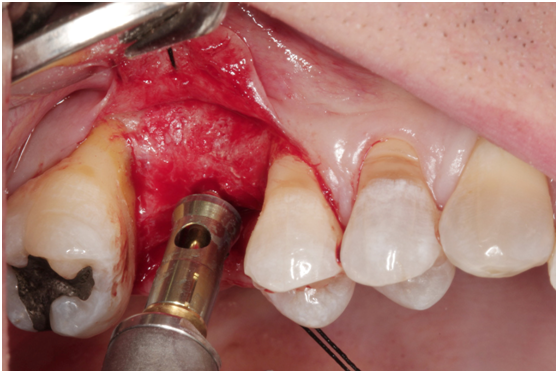
Figure 2h. Reamer insertion with stopper to the entire stopper length
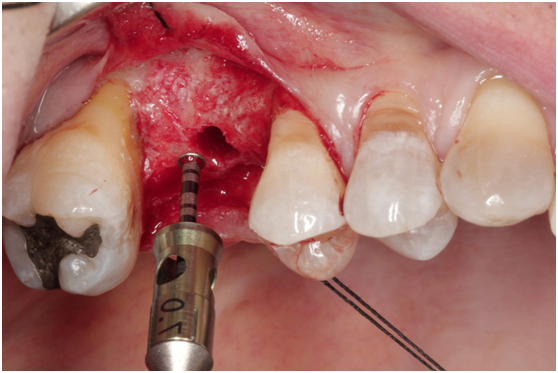
Figure 2i. Depth gauge to check and to lift the membrane
參考文獻
(註1)
Hirschfeld, L. & Wasserman, B. (1978) A long-term survey of tooth loss in 600 treated periodontal patients. Journal of periodontology 49: 225-237.
(註2)
Summers, R. B. (1994) A new concept in maxillary implant surgery: The osteotome technique. Compendium 15: 152, 154-156, 158 passim; quiz 162.
(註3)
Katranji, A., Fotek, P. & Wang, H. L. (2008) Sinus augmentation complications: Etiology and treatment. Implant dentistry 17: 339-349
(註4)
Sammartino, G., Mariniello, M. & Scaravilli, M. S. (2011) Benign paroxysmal positional vertigo following closed sinus floor elevation procedure: Mallet osteotomes vs. Screwable osteotomes. A triple blind randomized controlled trial. Clinical oral implants research 22: 669-672.
(註5)
Aimetti, M., Massei, G., Morra, M., Cardesi, E. & Romano, F. (2008) Correlation between gingival phenotype and schneiderian membrane thickness. International Journal of Oral and Maxillofacial Implants 23: 1128-1132.
(註6)
Pommer, B., Unger, E., Suto, D., Hack, N. & Watzek, G. (2009) Mechanical properties of the schneiderian membrane in vitro. Clinical oral implants research 20: 633-637.
Pommer, B., Unger, E., Suto, D., Hack, N. & Watzek, G. (2009) Mechanical properties of the schneiderian membrane in vitro. Clinical Oral Implants Research 20: 633-637.
由於植體設計(macro- and micro-)與補綴組件的改良, 再加上人體臨床研究的實據, 前牙區的植牙已由早期兩階段翻瓣手術, 演進成一階段的手術(在條件允許下), 同時當臨床條件許可下, 有機會採用不翻瓣, 並合併在同一次門診中完成立即性臨時牙套的成功治療.
目前前牙立即植牙的挑戰, 已不是骨整合的達成而是如何使創傷更小, 時間更有效率, 並且可預期的達成美觀的臨床結果; 這和以下綜合因素相關:
1. 美觀區域拔牙齒槽窩的診斷與分類
2. 拔牙齒槽窩原本就有的biologic modeling與remodeling
3. 硬組織與軟組織的關係位置及它們的穩定性
4. 軟組織的厚度與高度
5. 手術流程需採取盡可能讓拔牙區域的組織,減少相對關係位置改變的方式
6. 補綴流程與材料需有利於癒合及軟組織的穩定與顏色
此篇文章將詳細說明, 當遇到前牙需拔牙, 而齒槽窩屬type 1 (軟硬組織皆理想) 時, 如何安排一個適當的手術與補綴流程, 去保留住自然牙時,原本具備的美觀形態. 避免或減少拔牙後必然形成的bone remodeling,
文章所說的雙區域指的是"軟組織區"與"硬組織區";
-軟組織區 (Fig 1,2)是指"植體與支台交界以上的區域" , 這個區域的組織若型態改變或變薄, 則內部的abutment將會透出顏色使組織變色 (abutment shine-through effect)
-硬組織區 (Fig 3,4)則是指"植體與支台交界以下的區域" , 這個區域的組織若因骨嵴塌陷造成型態改變或變薄, 則內部的implant body也可能會透出顏色使組織變色 (implant body shine-through effect)
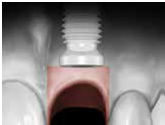
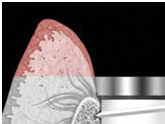 (Fig 1,2)
(Fig 1,2)
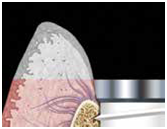 (Fig 3,4)
(Fig 3,4)
以下將詳述一個臨床案例的實際操作過程.
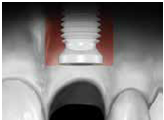
此案例是no.9(即左上正中門牙)有horizontal-oblique fracture的情形 (fig 5,6)
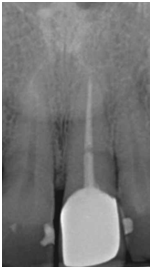 (Fig 5,6)
(Fig 5,6)
治療順序
I) 在拔牙前,先以alginate取磨製做一個臨時牙套的蛋殼(egg shell) (fig 7)
2) 以不翻瓣,無傷害的方式移除牙齒: 先以15c刀片切開supracrestal fiber, 必要時切割牙齒 (fig 8,9)
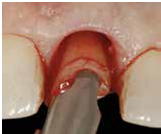
3)以surgical curette或bur清乾淨齒槽窩, 檢視齒槽窩壁; 特別留意齒槽窩必須有完整的頰側骨壁(不低於free gingival margin 4mm)
4) 將植體依正確位置放入; 植體位置需稍偏palatal且植體的頂部需稍低於頰側骨嵴 (在free gingival margin下3-4mm) , 植體的咬面觀離頰側骨壁約有2mm 的空隙 (fig 10,11)
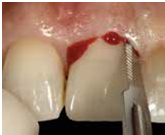
 (Fig 7,8,9)
(Fig 7,8,9)
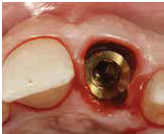
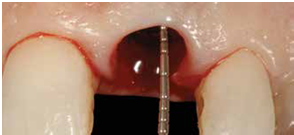 (Fig 10,11)
(Fig 10,11)
植體鎖入的扭力需確保有至少 30-35NT的扭力, 如此才能承受後續製做臨時牙套時的力量.
5) 製作screw-retained 臨時牙套 : 放置screw-retained provisional abutment, 接著以原本做好的蛋殼reline, 擷取出原本拔牙齒槽窩的型態; reline時務必使用足夠的樹酯量,以確保能夠穩定抓住abutment外,還需具備足夠抓取到subgingiva牙齦下的軟組織外形的樹酯量, 但同時也要小心不要進入隔壁牙鄰接面的倒凹, 否則不僅難以移除臨時牙套,並且有可能傷害到植體的穩定性; 將reline完成的abutment與臨時牙套一起移除,並接上lab的analog,將鄰接面的接觸區域做記號, 小心不要修磨到; 因為在剛剛的臨床reline過程可能會有一些小氣泡,必要時可以使用小毛刷, 將流動性良好的樹酯補好氣泡處,做出適當的外型;將完成的臨時牙套放到口內檢視, 確認是否具備足夠的支撐與外型(fig12-17) ;需留意咬合不論是在中心咬合或是側方咬合(CO或是lateral movement)均必需是較咬不到(infraocclusion)的狀態;可加上extrinsic acrylic colorants調整適當的顏色 ; 注意臨時牙套的製作必須在手術補骨粉之前完成, 以避免骨粉汙染
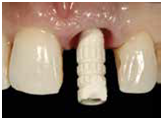
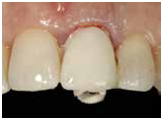
 (Fig 12,13,14)
(Fig 12,13,14)
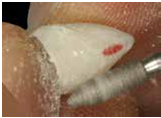
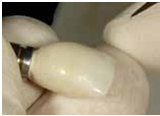
 (Fig 15,16,17)
(Fig 15,16,17)
6) 臨時牙套在形態與顏色都確認完成後, 就可以移除到口外備用; 此時先在植體上接好長而平的flat healing abutment (fig 18) 如此就可以允許有很好的操作視野(access),方便放置骨粉並擠壓; 將骨粉放置到硬組織與軟組織區域, 也就是需一路往上一直放到free gingival margin 處(fig 19)並使用amalgam condensing instrument擠壓; 接著移除healing butment(fig 20)保留bone graft material在原位
7) 重新將剛剛完成的臨時牙套以手的力量鎖上; 此時會有一些過多的骨粉跑出, 以牙周探針沿著free gingival margin輕輕移除 (fig21) 並拍攝一張術後x-ray;請患者3天內這個區域先不要刷牙,並安排術後1周, 1個月與3個月的追蹤,
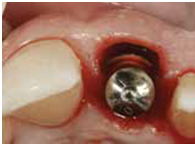
 (Fig 18,19)
(Fig 18,19)
 (Fig 20,21)
(Fig 20,21)
術後五個月請患者回來先拍一張追蹤片(fig 22), 接著第一次在術後移除五個月前做好的臨時牙套,並檢視植體周圍的組織健康(fig 23,24); 準備製做正式的牙套:先接上implant-level transfer copping於植體fixture上做open-tray impression, 鎖上lab analog於tranfer copping, 並使用pattern resin堆出牙齦的外形(subgingival soft tissue )的外形(此即soft tissue cast) (fig 25) 有了soft tissue model後, 可以用gold alloy製做一個理想的screw-retained custom abutment (fig26) ;建議使用custom abutment的優點,是可以用abutment去控制軟組織的外型,而不是用牙冠本身去撐軟組織的外形, 而且使用custom abutment可以決定在軟組織區(tissue zone)處abutment與crown的正確交界位置與深度, 這個交界的深度不能在牙齦溝下太深的位置, 否則會有cement無法清到的問題.(fig27)
 (Fig 22,23,24)
(Fig 22,23,24)
 (Fig 25,26)
(Fig 25,26)
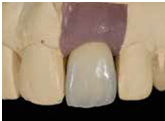 (Fig 27)
(Fig 27)
為了使牙齦組織有自然的顏色, 去除"gray effect", 可以將gold alloy abutment以gold plating solution(Dentsply)處理; 有了理想的custom abutment後, 一樣是在soft tissue model上製作具有理想的subgingival與supragingival外形的crown (fig 28),於臨床上鎖好abutment準備黏著牙套, 可以看到gold plating的abutment在牙齦組織上顯露的理想自然牙齦色澤(fig29)

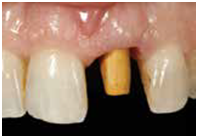 (Fig 28,29)
(Fig 28,29)
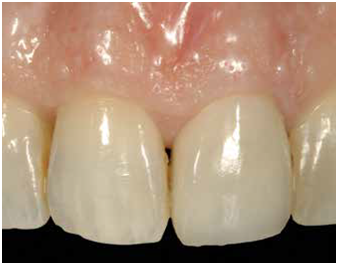
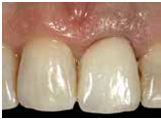
為了避免後續黏著的cement 清不乾淨, 需先製作一個cementing die duplica:做法是將已完成的crown內部塗好潤滑分離劑, 注入bis-acryl於牙冠內, 在材料未硬化前放置一個metal die pin ,等硬化後將die拿出來,就完成了cementing die replica(fig30); 最後是正式黏著的部分, 先將黏劑放入牙套, 並壓入cemeting die replica, 如此過多的黏劑就可以先行被移除(fig31) 這個步驟很重要! 可以避免由於residual cement未清除乾淨, 造成將來的植體周圍炎; 此時已確認過恰當黏劑量的牙套就可以很放心地放到口內黏著了(fig32) 由3/4咬面臨床照片可見到no8與no9的頰側外形幾乎一致(fig33) 由術後6個月的追蹤片可見到platform-switched implant no.9仍有非常理想的骨高度, 且仍可見到在軟組織周圍處仍有bone particles (non-resorbable)去支撐植體周圍的組織 (fig34)
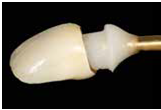
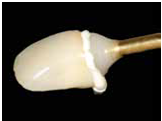
 (Fig 30,31,32)
(Fig 30,31,32)
 (Fig 33,34)
(Fig 33,34)
總結:
要達成前牙立即植牙可預期的美觀結論, 除了案例條件必需為適應症外,有以下關鍵因素是必需留意的
1. 無傷害性的拔牙
2. 於植牙周圍的硬組織區與軟組織區都放滿骨粉, 並使用screw-retained 臨時牙套當作封填拔牙窩的裝置
以上所提出的臨床步驟,都是要幫忙維持住原本自然牙的頰側型態, 期待能保留住原本牙齒周圍的軟硬組織,以獲得最終的臨床美觀結論.
這篇文章可讀之處,在於它提供了一個非常詳實可依據的方法, 在臨床上有機會只要跟著做即可能達成 ; 例如利用先接上長而平的flat healing abutment方便放置骨粉擠壓; 將骨粉由下方的硬組織一路往上放滿到軟組織, 並使用amalgam condensing instrument擠壓的想法, 完全掌握住始終撐住原來組織形態的原則與精隨; 但回到真正讓一個案例成功的主因, 仍無法脫離正確的案例選擇, 也就是軟組織需為thick biotype,硬組織也理想的齒槽窩才有機會執行; 另外, 我想患者的咬合型態也是一個關鍵, 例如一個深咬或甚至後方有多顆缺牙的患者, 抑或是患者無法遵循醫囑, 在初期就讓植牙過度受力, 那植體的骨整合恐怕都難以成功, 更別提最終的理想美觀結論了 ! 一個恰當的案子搭配上一個好醫師與配合的患者, 才能成就完美的醫療 !
*此篇文章為 Compendium July/August 2012Vol 33, Number 7, p 524-534
作者為Stephen J. Chu, DMD, MSD, CDT; Maurice A. Salama, DMD; Henry Salama, DMD;
David A. Garber, DDS, BDS; Hanae Saito, DDS, MS; Guido O. Sarnachiaro, DDS;
and Dennis P. Tarnow, DDS
* 評論與翻譯作者: 蘇娟儀
-台灣植牙醫學會(TAO)專科醫師
-牙周補綴專科醫師
-密西根大學年度實體課程臨床助教
-高雄醫學大學牙周補綴碩士
-高雄澄品牙醫診所院長
*聯絡方式 E-mail : su@idi.tv
電話 : 07-2911618
澄品牙科 : 高雄市新興區中正三路93號3樓
植牙補綴的思考
非常高興TAOI在2015年7月11-12將邀請Lyndon Cooper做兩天全日的演講 ,學會鼓勵大家在大師來之前,閱讀一些相關文章並做討論, 期待能夠對這個熱門的領域有更多的理解。Lyndon Cooper與其他共同作者在2014年寫的關於植體補綴思考的文章; 內容相當廣泛,主要內容有
1) 在重建患者前, 需思考將來的補綴物是要用固定或是活動的方式?
2) 要用screw retained? 還是cement retained?
3) 是想用stock abutment或是custom abutment?
4) 追蹤是治療長期成功的主重點之一
筆者閱讀文章後,也想提出一些臨床的淺見,與各位分享與討論。目前筆者的臨床案子幾乎都是採取固定式設計,並使用stock abutment,且幾乎都是做cement type的補綴物。以下將分為幾個主題討論臨床上常見的課題。
I cement retained
一般認為 cement retained補綴物的缺點是
A 不易重新修正處理
B怕有殘餘的黏劑
針對這兩個問題的克服,筆者的臨床處理方式如下
A關於”不易重新修正處理”的解決方式
1)多顆假牙的案子僅使用temp-bond類的黏劑, 由於植體沒有彈性, 在多數的案子即使以temp-bond粘著並不會鬆脫, 所以若遇到有瓷粉破裂或是鄰接面在長期使用後,有需要添加瓷粉加緊的情形, 並不會拿不起來; 倒是遇過雖然只是使用temp-bond這類黏劑,在需要移除時仍不好移除, 此時需使用特殊的crown remover, 這種crown remover可以穿到假牙的contact下,所以施力方向較好控制,比較容易移除長橋,也不會有傷到患者粘膜的情形。
2單顆的案子若使用temp bond粘著一段時間後遇到有鬆脫的情形,會改用polycarboxylate這類的黏劑;一般在假牙的舌側仍會保留一個溝槽的型態,真的有需要移除時,因為有凹槽可以勾住,一般仍然可以敲得起來。
3若真的遇到怎麼樣都敲不起來,卻需要做瓷粉修復時, 可以考慮直接在原始的bridge上做preparation, 也就是做一個double crown的觀念,再做一個新的牙套固定在原本的牙套上,也是一個可以考慮的作法。
B關於“怕有殘餘的黏劑”的臨床處理方式
1 黏著時先在口內的abutment上壓掉多餘的黏劑,以紗布擦拭掉後再放到底,這樣做,黏劑的量就不會太多,以致於有難以清除粘劑的困難。
2 最重要還是假牙邊緣的設定不能太低,!一般就設定在subgingival下1mm內, 因此不會有黏劑太深清不到的問題; 而且由於筆者一般採用的是stock abutment, 會先選擇stock abutment的margin是在牙肉上(supragingival)的位置,再於臨床上將邊緣恰當地修到符合患者的牙齦位置上,因此不會有邊緣設定太深的問題。
II stock abutment
至於abutment的選擇上,筆者一般採用stock abutment;使用stock abutment不僅費用較custom abutment經濟,臨床的程序也較為簡便;想要使用stock abutment能夠順暢, 有以下要點需留意:
1 首先需了解自己廠牌stock abutment設計的選擇性, 有些特殊的情形需要非一般性的做法,了解的越為完整越能做最佳判斷與選擇;同時有機會時也應多了解不同的廠牌,會發覺不同廠牌間abutment的選擇性多少都有不同,也會激發出一些新的想法。
2 由於軟組織在癒合後仍會有一些高低不同的情形, 若臨床上有軟組織雷射的配合, 在操作上會方便許多。
3 要有好的surgical stent : 能夠依據蠟牙位置設計理想的surgical stent將大大減少之後做假牙的時間與複雜度, 也讓患者在後續的照顧上方便可行,而不會發生有如齒列不整般怪異的位置,而難以清潔的情形。
III. 發炎控制與力量控制
多顆缺牙的案子與單顆缺牙的案子,基本上的思考邏輯都是一致的。臨床上,一個新案子進來診所,和患者第一次的溝通中,筆者會思考:患者為什麼缺了這些牙? 造成他缺牙的原因是不是我們能克服的? 如果沒有辦法改善這些造成掉牙的"原因",那麼上帝作的牙在這樣的環境都掉了,也難保牙醫師做的牙能夠長久維持。
筆者認為,臨床上我們一直在處理的是兩件事,"發炎"的控制與"力量"的控制; 患者掉牙的因素多半是蛀牙與牙周病, 因此口腔衛教的指導與動機的不斷提醒,一向是筆者的診所非常重視的 ! 有了乾淨的環境後,若牙齒的受力沒有獲得合理的分配,那就像是"過勞"的工作者,久了一定還是會出問題。
在力量的控制上我們努力在做兩件事
1) vertical stop : 有好的後牙支撐, 所以前牙不會過度的負荷。
2) anterior guidance : 有好的前方導引,後牙才能適當休息,也才不會容易被磨平打滑。

IV 顎間骨性差異
每一個案子要做到完美,都是很不容易的事!筆者整理了一些難易度的粗略想法,我指的難易度是指一個案子要將它順暢完成時(排除患者特殊性的人格特質),醫師所面臨的壓力指數。
筆者認為 ,難易程度和以下因素有關
1) 上下顎骨的先天條件不同 : 上顎骨較軟,下顎骨較硬。
2) 前牙一般因為受到的是側方力,較後牙是受到垂直力來的困難,且對前牙美觀的要求當然會比較高。
3)補綴完成後,受力方向不同 : 上顎受到散開的力量 , 挑戰較大,在大量缺牙的患者比較有需要cross arch splinting ; 下顎受到內聚的力量 , 所以下顎較容易穩定。
筆者在這邊要提到, 當遇到有上下顎骨不協調的情形(skeletal class II 或class III)時要特別留意; 這種情形在前牙的難度是非常容易理解(骨骼不協調),在後牙其實也會有植體軸度上不同的考量 ,這和一般沒有骨骼性差異的案子在難度上可能有很大不同,在事前案子的溝通應與患者說明清楚,不要讓患者誤以為花了時間與金錢做完植牙就沒事了,後續的追蹤仍然非常重要。
我們都知道,排列不好的牙齒,不論在清潔與受力上都有它不利的地方;而一個排列不好的牙齒,並非很快就會壞掉,但當第一顆牙壞掉的時候,經常其它的牙齒也並非在很好的狀態; 也就是齒列不正是一種慢性疾病,在牙齒被拔除後,我們要在這個不正確的骨骼基礎下,原本是希望能以prothoguide來做牙齒,但那個位置的植體周圍若希望要有足夠的骨頭包圍,可能是超過了患者實際上的生理限制,也就是一個不可能補骨補得起來的位置。條件上是否實際可行,仍要回歸到治療計畫的設定上 ; 排蠟牙在CT上是否有可能達成?將是一個評估的重點。
以下我將以一個單顆缺牙的案子但有骨骼差異的問題,來凸顯這個考量。我們要探討的案子是左上第一小臼齒; 由pano二度空間的判讀並無法看出立體的結構,會以為這是一個簡單案例;由臨床上的圖示可以看出鄰牙的犬齒在齒頸部有一個很大的隆起,術中是使用surgical guide照著第二小臼齒的軸向,去置放植體,由手術中的照片可以看到骨缺損的量極大,術後照pano可以看到植體的角度很好。二階手術前刻意去拍CT,果然發現在根尖處其實已經超過患者原本的nature boundary,在一階時放的可吸收性骨粉,雖然術後傷口並沒有曝露,仍然有吸收掉的情形;在二階手術的時候翻開,可以見到最根尖處仍是突出去骨邊緣外面的情形,雖然患者沒有任何不適, 但筆者還是在植體周圍加上一些不可吸收的骨粉希望能多一個保護的屏障在。目前這個案子已超過兩年的觀察,並無任何問題,持續追蹤中。
後續思考這個案例, 這個案子是依據prostho guide順著鄰牙的axis去做的植體位置, 但如果我們查看這個患者的鄰牙CT, 23與25的根尖周圍也一樣是沒有足夠的bone(fenestration);因此在24這顆牙的條件上若是照著這個角度做,勢必一定發生底部GBR超過nature boundary無法補起來的情形 ; 思考解法有幾個
1) 仍然做原本protho guide的角度
a 但種短一些,就不會在根尖處跑出去
b 做原本的長度,但在超過nature boundary處,補骨的最外層就使用不可吸收的骨粉,應該也是一個可以考慮的作法。
2) 不要種prostho guide,而是放在順著bone的角度上,若小於15度仍是可接受的位置。
因此植牙時不能只看要種的那顆牙的CT , 一定也要看看其他鄰牙的情形
會有更多的資訊與判斷
最後,筆者要提出兩個多顆缺牙的案子,再次提醒這樣的觀念:以牙齒缺少的數目而言,似乎非常類似,但在實際臨床執行的困難度上,卻差異很大!
*作者: 蘇娟儀
-台灣植牙醫學會(TAO)專科醫師
-牙周補綴專科醫師
-密西根大學年度實體課程臨床助教
-高雄醫學大學牙周補綴碩士
-高雄澄品牙醫診所院長
*聯絡方式 E-mail : su@idi.tv
電話 : 07-2911618
澄品牙科 : 高雄市新興區中正三路93號3樓
Ⅰ.前言:
植牙這幾年來的發展趨勢,除了快速重建患者的咀嚼功能以外(縮短療程),另一個大課題就是前牙美觀的達成。因為在前牙的植牙補綴上,患者在意的絕對不只是一顆可以咬東西的牙而已,他們期待的結果是,花費了這麼多的金錢與時間,最後的補綴物除了好用更要好看,就像是一顆真牙一般!因此,軟組織的處理和硬組織的處理同等重要;本篇報告提出兩個前牙臨床病歷,一個案例是牙根斷裂後立即植牙,另一個則是患者僅剩殘根,長期配戴活動假牙幾年後,再著手以植牙恢復的案例;我們同時討論了在過渡時期的臨時假牙處理,以及前牙植牙美觀要達成時的一些必要條件。
Ⅱ.病例報告:
A. 病例一
(1) 35歲女性,左上正中門牙牙根斷裂,在頰側有膿胞
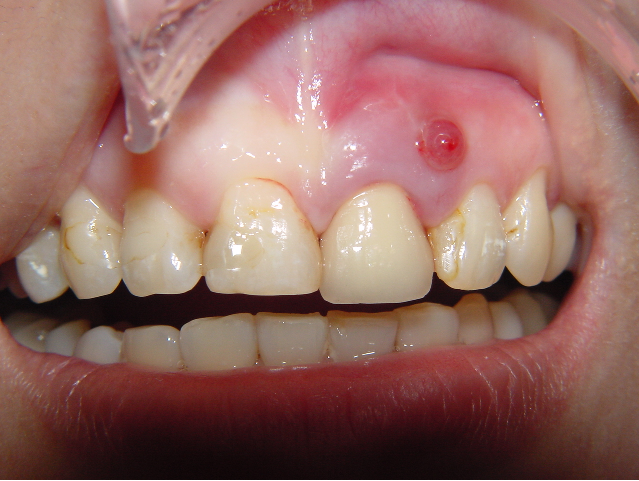
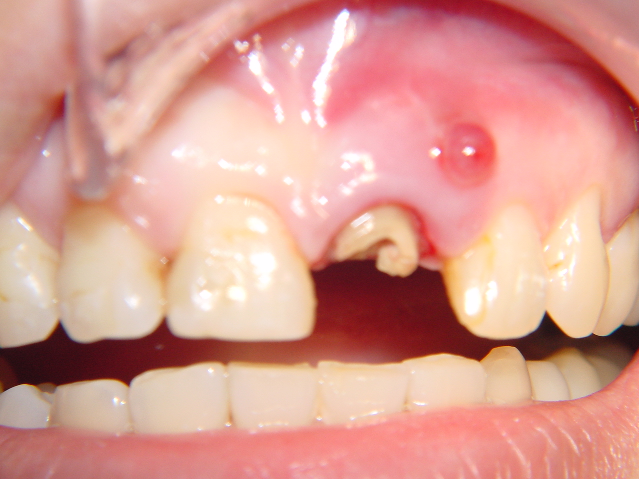
(2)和患者討論補綴的幾種可能性;因鄰近的牙齒僅在頰側有表淺性的蛀牙,患者考慮以人工植牙修復;同時於術中做前牙的牙冠延長術,一方面可以達成更好的門牙長寬比例(美觀加分),同時也可以將取下的自體骨填補在原有的骨缺損;並預定將來於右上正中門牙製作瓷貼片,達成左右中門牙的對稱與美觀。
(3)手術當天
i)小心拔除斷裂的牙根後,做牙冠延長術;定位將來預定的牙齦高度,將植體依正確位置放入。
ii)鎖上cover screw,轉移顎側肉瓣;測試primary closure的可能性;補上自體骨及DFDBA並縫合。
(4)過渡期間以馬利蘭牙橋式的固定式臨時牙套支撐牙肉並恢復美觀與功能(同病例二)
(5)補綴完成
B.病例二
(1) 21歲男性,左上正中門牙蛀到僅剩殘根。
(2)和家人討論後,因不想破壞鄰牙,決定以人工植牙復行左上正中門牙。
(3)過渡期間以馬利蘭牙橋式的固定式臨時牙套支撐牙肉並恢復美觀與功能
(4)補綴完成。(在等待期間,患者做了局部矯正,扶正右下第二大臼齒並修正右後牙區域錯咬情形 拔除右下第一大臼齒並做植牙。)
Ⅲ.討論:
A.立即植牙同時合併臨時性固定假牙的優點如下:
(1)患者最感受不到缺牙的困擾
(2)去除臨時性活動假牙的不便
(3)縮短治療時間
(4)保留最多的硬組織與軟組織
B.文獻報告中,立即植牙的成功率由85%到100%都有;可見正確的病歷選擇仍是影響成功率主要的因素。
C.採用立即植牙前應該考慮的因素如下:
(1)患者本身條件上的考慮:微笑、大笑時的牙齦露出量
i)軟組織的類型(biotype):越薄者越容易有萎縮的狀況;若為單顆門牙的案例,將來容易因牙齦萎縮而顯的較自然牙長。
ii)硬組織的狀況:是否有水平或垂直的骨缺損。
拔牙前的bone sounding 可幫助預測達成美觀的可能性;一般而言,鄰牙的測量值在4.5 mm , 預定拔除牙的頰側中心測量值在3mm內的條件,美觀較易達成。
(2)植體的考慮:
i)手術階段:植體設計位置,單顆或多顆;應有適當間距,才可能達成美觀。
ii)補綴階段:軟組織應有良好的支撐。
D.關於植體的位置,放的適切與否會對於最終美觀有極大之影響,一般而言,建議位置如下:
(1)頰側顎側方向之考慮:角度應稍指向門牙切端的顎側;且頰側最好有2mm厚的骨頭以避免萎縮現象發生。
(2)放置深度的考慮:在預定最終補綴牙齦下3mm。
E.在立即植牙處理中,植體與原來頰側骨頭間的空間是否需要補骨的建議如下:
(1)小於1.5mm因為有自然的血塊幫助,所以可能可以自行癒合。
(2)大於2mm時則必須採行補骨動作,否則不能自行癒合。
(3)但除了中間的空隙大小以外,頰側原有骨脊的厚度也是一個考慮;也就是說,雖然空隙小於1.5mm,但是原來頰側骨脊太薄的話,仍需補骨。
F.補綴物的軟組織支撐(emergence profile)方面:
(1)頰側應盡可能平,避免頰側牙齦萎縮。
(2)臨接面則應有適當的支撐不能太平,以避牙齦乳凸支撐不足而掉落。
G.在臨時假牙時期中,最主要是要注意軟組織的支撐,盡可能像是原本自然牙的形態而給予軟組織最自然的支撐;在可能的情形下,若能夠以固定式臨時假牙達成,那是對於患者最舒適一種方式,但有時因為咬合因素偶爾仍需採用活動式臨時假牙。
H.若採取先拔牙後,待傷口癒合再做植體,則有以下缺點:
(1)必定會有軟組織與硬組織的缺損。
(2)為達美觀所需的重建過程不僅費時,同時也造成患者的不舒服,而其結果也不一定可以完全預期,特別是在牙齦乳凸的維持上;因此立即植牙合併立即臨時假牙應該是達成前牙美觀與患者舒適的黃金標準。
Ⅳ.參考文獻:
A. Ericsson I, Randow K, Nilner K, Peterson A. Early functional loading of Brånemark dental implants: 5-year clinical follow-up study. Clin Impl Dent Relat Res 2000;2(2):70-77.
B. Kan JY, Rungcharassaeng K, Lozada J. Immediate placement and provisionalization of maxillary anterior single implants: 1-year prospective study. Int J Oral Maxillafac Impl 2003;18(1):31-39.
C. Smukler H, Castellucci F, Capri D. The role of the implant housing in obtaining aesthetics: Generation of peri-implant gingivae and papillae-Part 1. Pract Proced Aesthet Dent 2003;15(2):141-149.
D. Saadoun AP, LeGall M, Touati B. Selection and ideal tridimensional implant position for soft tissue aesthetics. Pract Periodont Aesthet Dent 1999;11(9):1063-1072.
E. Testori T. ideal implant positioning in maxillary anterior extraction socket. Acad News 2003:1-13.
作者:蘇娟儀 醫師
澄品牙醫診所 院長



 發表文章
發表文章 
 第 1 / 2 頁
第 1 / 2 頁 

 Facebook
Facebook